doença do crohn
O Que É a Doença de Crohn?
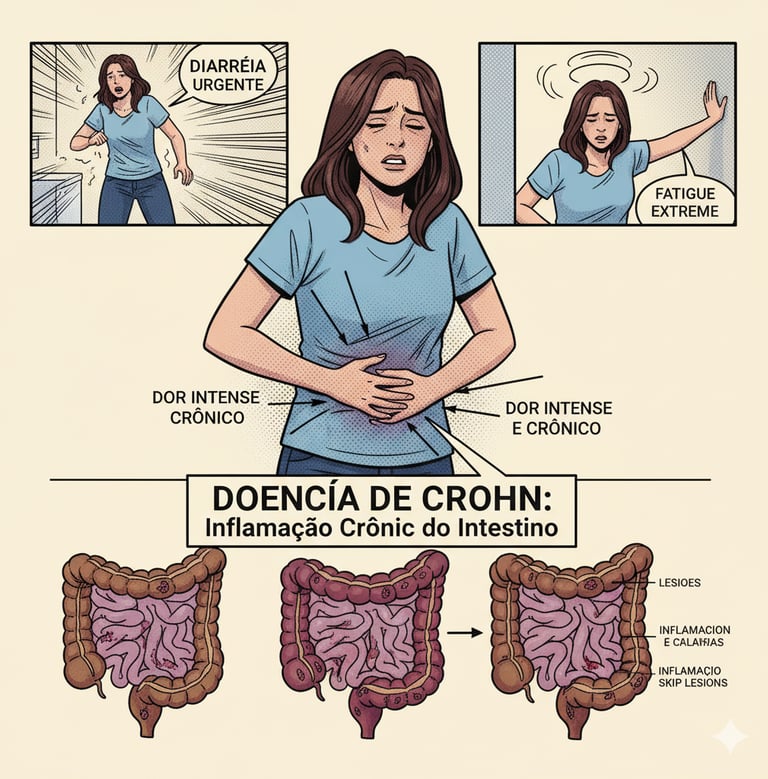
Inflamação Crônica: Caracteriza-se por uma inflamação que não é superficial, mas sim transmural, ou seja, que atinge todas as camadas da parede do trato digestivo.
Lesões Intercaladas: É comum que a inflamação afete segmentos do trato digestivo de forma salteada, deixando áreas saudáveis entre as áreas doentes (padrão de "pedra de calçamento").
Sintomas Comuns: Os principais sintomas são diarreia crônica, dor e cólicas abdominais (frequentemente no lado inferior direito), perda de peso (devido à má absorção de nutrientes), fadiga e febre.
Complicações: Pode levar a complicações graves como obstrução intestinal, úlceras profundas, fístulas (conexões anormais entre partes do intestino ou outros órgãos) e abcessos.

Como é Feito o Tratamento da Doença de Crohn?
A Doença de Crohn é crônica e não tem cura até o momento. O tratamento visa reduzir a inflamação, controlar os sintomas (atingir e manter a remissão), prevenir complicações e melhorar a qualidade de vida do paciente.
1. Terapia Medicamentosa (A Base do Tratamento)
O tipo de medicamento é escalonado de acordo com a gravidade da doença (leve, moderada ou grave).
Aminossalicilatos (5-ASA): Usados principalmente para inflamações leves no cólon, ajudam a reduzir a inflamação no revestimento intestinal (ex: Mesalazina).
Corticoides (Esteroides): Usados para tratar a fase aguda (crises) da doença. Têm um efeito anti-inflamatório potente, mas são usados por curtos períodos devido aos efeitos colaterais (ex: Prednisona).
Imunossupressores: Modificam a resposta do sistema imunológico para reduzir a inflamação. São usados para manter a remissão e reduzir a dependência de corticoides (ex: Azatioprina, Metotrexato).
Terapia Biológica (Biológicos): Medicamentos de alta potência que agem bloqueando moléculas específicas no sistema imunológico que causam a inflamação (ex: Infliximabe, Adalimumabe). São frequentemente a primeira linha de tratamento em casos moderados a graves.
Antibióticos: Usados para tratar complicações como abcessos ou fístulas perianais.
2. Suporte Nutricional e Dieta
A dieta é ajustada, principalmente durante as crises, para reduzir a irritação e garantir a absorção de nutrientes.
Dieta na Crise: Recomenda-se uma dieta pobre em fibras (baixo resíduo) e, muitas vezes, sem lactose, para minimizar o volume e a irritação intestinal.
Suplementação: Pacientes com má absorção podem precisar de suplementos de vitaminas (especialmente B12 e D) e minerais (ferro e cálcio).
Dieta de Manutenção: A maioria dos pacientes pode voltar a ter uma dieta normal, mas deve-se evitar alimentos que comprovadamente pioram os sintomas (isso varia individualmente).
3. Cirurgia
A cirurgia não cura a doença, mas é necessária quando há complicações ou falha no tratamento medicamentoso.
Indicações: É realizada para remover segmentos do intestino obstruídos, tratar fístulas e abcessos que não respondem à medicação.
O acompanhamento com um Gastroenterologista (ou Proctologista) é essencial para o diagnóstico e o manejo contínuo da doença.




